 Las enfermedades infecciosas ocasionan en conjunto en todo el mundo 13,3 millones de muertes al año, que representan el 25% del total lo que las convuerte en la segunda causa de muerte del ser humano. El primer puesto lo ocupan las enfermedades cardiovasculares con el 31%. Sin embargo, las infecciones son la primera causa de muerte en la infancia y juventud, y la principal responsable de pérdida de años de vida por discapacidad.
Las enfermedades infecciosas ocasionan en conjunto en todo el mundo 13,3 millones de muertes al año, que representan el 25% del total lo que las convuerte en la segunda causa de muerte del ser humano. El primer puesto lo ocupan las enfermedades cardiovasculares con el 31%. Sin embargo, las infecciones son la primera causa de muerte en la infancia y juventud, y la principal responsable de pérdida de años de vida por discapacidad.
En los países en desarrollo representan el 43% de las muertes. Cada hora mueren más de 1500 individuos por dichas enfermedades, la mitad de ellas niños menores de cinco años. Más del 90% de las muertes se deben a una serie concreta de problemas:
-
infecciones de vías respiratorias inferiores 3,5 millones;
-
HIV y sida, 2,3 millones;
-
enfermedades diarreicas, 2,3;
-
tuberculosis, 1,5;
-
paludismo, 1,1;
-
sarampión 0,9;
-
tétanos 0,4;
-
tos ferina 0,3,
-
enfermedades de transmisión sexual y meningitis 0,2 cada una (OMS, 2000).
 La enorme magnitud de la patología infecciosa en muchas partes del globo contrasta con el fuerte declive de las mismas que tuvo lugar en el orbe occidental a inicios del pasado siglo, relacionado con las mejoras introducidas en la nutrición y la higiene, y también se contrapone con la visión optimista establecida a mediados de siglo en que tras el advenimiento de los antibióticos e inicio de los grandes programas de vacunación se pensó que muy pronto se podría dar por cerrado el ominoso capítulo de las enfermedades infecciosas.
La enorme magnitud de la patología infecciosa en muchas partes del globo contrasta con el fuerte declive de las mismas que tuvo lugar en el orbe occidental a inicios del pasado siglo, relacionado con las mejoras introducidas en la nutrición y la higiene, y también se contrapone con la visión optimista establecida a mediados de siglo en que tras el advenimiento de los antibióticos e inicio de los grandes programas de vacunación se pensó que muy pronto se podría dar por cerrado el ominoso capítulo de las enfermedades infecciosas.
 La continuada emergencia de nuevos agentes (por ej., HIV, Legionella, hantavirus, priones) que entre otros problemas han producido la pandemia HIV-sida de extraordinario impacto humano y social, la reemergencia de algunas infecciones como la tuberculosis, difteria, paludismo o dengue que en muchos países se daban por controladas, el establecimiento de nuevas formas de transmisión (por ej., la vía intravenosa, los sistemas de refrigeración), la aparición de resistencia
La continuada emergencia de nuevos agentes (por ej., HIV, Legionella, hantavirus, priones) que entre otros problemas han producido la pandemia HIV-sida de extraordinario impacto humano y social, la reemergencia de algunas infecciones como la tuberculosis, difteria, paludismo o dengue que en muchos países se daban por controladas, el establecimiento de nuevas formas de transmisión (por ej., la vía intravenosa, los sistemas de refrigeración), la aparición de resistencia  microbiana a los antibióticos, la implicación de algunos agentes en determinadas enfermedades crónicas, junto a la expansión de muchos factores de notable impacto sobre el medio ambiente, además de las dificultades para atenuar los graves problemas en el tercer mundo, indican que las enfermedades infecciosas seguirán siendo un capítulo muy destacado en la medicina del siglo XXI. En el lado positivo deben anotarse importantes éxitos conseguidos en los últimos decenios como la erradicación de la viruela y el control de la poliomielitis, dracunculosis, lepra y tétanos neonatal, la continuada disminución de la mortalidad, morbilidad y discapacidades por enfermedad infecciosa en los países occidentales, y la aceleración de los avances científicos y técnicos que ha de permitir la introducción de medicamentos y vacunas cada vez más eficaces contra las infecciones.
microbiana a los antibióticos, la implicación de algunos agentes en determinadas enfermedades crónicas, junto a la expansión de muchos factores de notable impacto sobre el medio ambiente, además de las dificultades para atenuar los graves problemas en el tercer mundo, indican que las enfermedades infecciosas seguirán siendo un capítulo muy destacado en la medicina del siglo XXI. En el lado positivo deben anotarse importantes éxitos conseguidos en los últimos decenios como la erradicación de la viruela y el control de la poliomielitis, dracunculosis, lepra y tétanos neonatal, la continuada disminución de la mortalidad, morbilidad y discapacidades por enfermedad infecciosa en los países occidentales, y la aceleración de los avances científicos y técnicos que ha de permitir la introducción de medicamentos y vacunas cada vez más eficaces contra las infecciones.
Read Full Post »
 A nivel mundial, el Cáncer de Mama es la primera causa de muerte por neoplasias en la mujer. El gran problema con esta enfermedad radica en su amplio periodo asintomático preclínico que impide diagnosticarlo en sus inicios. Se ha estimado que para que el tumor mamario canceroso se pueda palpar este debe tener por lo menos 1 cm de diámetro, para ese entonces el cáncer ya tendría 8 años de evolución (periodo preclínco). De ahí en adelante, la paciente vivirá entre 2 – 17 años (periodo sintomático) dependiendo de la agresividad de la enfermedad y de otros factores.
A nivel mundial, el Cáncer de Mama es la primera causa de muerte por neoplasias en la mujer. El gran problema con esta enfermedad radica en su amplio periodo asintomático preclínico que impide diagnosticarlo en sus inicios. Se ha estimado que para que el tumor mamario canceroso se pueda palpar este debe tener por lo menos 1 cm de diámetro, para ese entonces el cáncer ya tendría 8 años de evolución (periodo preclínco). De ahí en adelante, la paciente vivirá entre 2 – 17 años (periodo sintomático) dependiendo de la agresividad de la enfermedad y de otros factores. Lamentablemente, no existe prueba diagnóstica alguna que pueda identificar Cáncer de Mama antes del periodo de Ventana Mamográfica (osea, en los primeros seis años de enfermedad).
Lamentablemente, no existe prueba diagnóstica alguna que pueda identificar Cáncer de Mama antes del periodo de Ventana Mamográfica (osea, en los primeros seis años de enfermedad).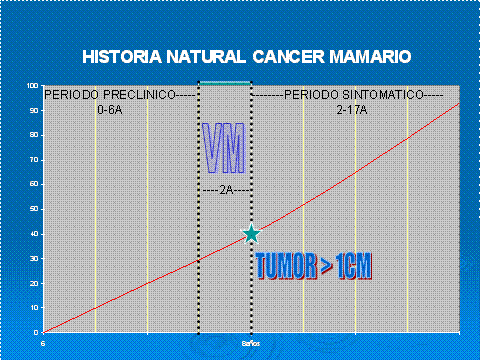

 Otras especies son susceptibles al antibiótico, pero esto no impide que, por diferentes razones, se aíslen ocasionalmente variantes que no lo son y que crecen normalmente en presencia del antibiótico. En este caso se habla de
Otras especies son susceptibles al antibiótico, pero esto no impide que, por diferentes razones, se aíslen ocasionalmente variantes que no lo son y que crecen normalmente en presencia del antibiótico. En este caso se habla de  bien comparten el mismo sistema de transporte. La resistencia cruzada entre dos antibióticos puede ser recíproca, si la resistencia a uno entraña la resistencia a otro, y viceversa, o bien unidireccional si sólo se provoca en un sentido. En la actualidad, la incidencia de cepas resistentes en algunas especies bacterianas es tan alta que frecuentemente conlleva problemas de tratamiento, lo que puede ser muy peligroso en el caso de infecciones como la tuberculosis. Aunque este problema es especialmente grave en el medio hospitalario, las bacterias resistentes son ubicuas y se encuentran tanto en portadores sanos como en bacterias ambientales que pueden constituir reservorios de bacterias resistentes.
bien comparten el mismo sistema de transporte. La resistencia cruzada entre dos antibióticos puede ser recíproca, si la resistencia a uno entraña la resistencia a otro, y viceversa, o bien unidireccional si sólo se provoca en un sentido. En la actualidad, la incidencia de cepas resistentes en algunas especies bacterianas es tan alta que frecuentemente conlleva problemas de tratamiento, lo que puede ser muy peligroso en el caso de infecciones como la tuberculosis. Aunque este problema es especialmente grave en el medio hospitalario, las bacterias resistentes son ubicuas y se encuentran tanto en portadores sanos como en bacterias ambientales que pueden constituir reservorios de bacterias resistentes. 








 En 1866 Langdon Down observó que una característica común de los pacientes con trisomía 21 era una nariz pequeña. Estudios antropométricos en pacientes con síndrome de Down han informado que la profundidad de la raíz nasal es anormalmente pequeña en el 50% de los casos (Farkas et al 2001). Igualmente, estudios radiológicos post mortem en fetos abortados con trisomía 21 han descrito la ausencia de osificación o hipoplasia del hueso nasal en aproximadamente el 50% de los casos.
En 1866 Langdon Down observó que una característica común de los pacientes con trisomía 21 era una nariz pequeña. Estudios antropométricos en pacientes con síndrome de Down han informado que la profundidad de la raíz nasal es anormalmente pequeña en el 50% de los casos (Farkas et al 2001). Igualmente, estudios radiológicos post mortem en fetos abortados con trisomía 21 han descrito la ausencia de osificación o hipoplasia del hueso nasal en aproximadamente el 50% de los casos. Se ha encontrado evidencia de que el empleo de chupones y la lactancia materna disminuirían el riesgo significativamente. Los factores de riesgo significativos son : dormir en posición ventral, superficie blanda, empleo de almohada, compartir la cama con otras personas y no empleo de chupones. Dormir ventralmente y en superficies blandas colocan en mayor riesgo de SMIS cuando ocurren juntos estos factores. Por ejemplo, cama blanda da un riesgo de 5 veces sobre la cama dura; dormir ventralmente aumenta el riesgo 2.4 veces. El infante que duerme ventralmente en cama blanda tiene un riesgo de 21 veces frente al infante que duerme dorsalmente en cama firme. Los investigadores concluyen que a fin de disminuir el SMIS se debe aconsejar a los padres que coloquen a sus hijos en posición dorsal y se debe evitar el empleo de camas con superficie blanda, almohadas y que compartan otras personas la cama del infante. Además, el riesgo de SMIS se vé aumentado si el infante cambia de la posición de costado a posición ventral mientras dormía. Si el infante es colocado a dormir en decúbito dorsal y luego se le coloca a dormir de costado o ventralmente, el riesgo de
Se ha encontrado evidencia de que el empleo de chupones y la lactancia materna disminuirían el riesgo significativamente. Los factores de riesgo significativos son : dormir en posición ventral, superficie blanda, empleo de almohada, compartir la cama con otras personas y no empleo de chupones. Dormir ventralmente y en superficies blandas colocan en mayor riesgo de SMIS cuando ocurren juntos estos factores. Por ejemplo, cama blanda da un riesgo de 5 veces sobre la cama dura; dormir ventralmente aumenta el riesgo 2.4 veces. El infante que duerme ventralmente en cama blanda tiene un riesgo de 21 veces frente al infante que duerme dorsalmente en cama firme. Los investigadores concluyen que a fin de disminuir el SMIS se debe aconsejar a los padres que coloquen a sus hijos en posición dorsal y se debe evitar el empleo de camas con superficie blanda, almohadas y que compartan otras personas la cama del infante. Además, el riesgo de SMIS se vé aumentado si el infante cambia de la posición de costado a posición ventral mientras dormía. Si el infante es colocado a dormir en decúbito dorsal y luego se le coloca a dormir de costado o ventralmente, el riesgo de  SMIS es de 7 a 8 veces que el infante que suele dormir dorsalmente. Se piensa que los niños que duermen de costado presentan mayor riesgo de SMIS debido a la inestabilidad de la posición y a la tendencia que el infante al dormir tiene de voltearse boca abajo. La incidencia de SMIS declinó en 50% desde 1992 en USA cuando la Academia Americana de Pediatría recomendó que los infantes sean puestos a dormir en decúbito dorsal.
SMIS es de 7 a 8 veces que el infante que suele dormir dorsalmente. Se piensa que los niños que duermen de costado presentan mayor riesgo de SMIS debido a la inestabilidad de la posición y a la tendencia que el infante al dormir tiene de voltearse boca abajo. La incidencia de SMIS declinó en 50% desde 1992 en USA cuando la Academia Americana de Pediatría recomendó que los infantes sean puestos a dormir en decúbito dorsal.


