El prestigioso oncólogo Dr. Elmer Huerta nos ilustra acerca de la manera de proceder ante los tumores benignos de la mama.
Archive for the ‘Parto Pretérmino’ Category
Tumor benigno de la mama: conducta a seguir.
Posted in Patología Mamaria on noviembre 12, 2011| Leave a Comment »
Aantomía de la Glandula Mamaria
Posted in Patología Mamaria on febrero 20, 2011| 1 Comment »
Las glándulas mamarias están presentes en ambos sexos. En el hombre se mantienen rudimentarias toda la vida, en cambio en la mujer están poco desarrolladas hasta antes de la pubertad, cuando empieza el proceso de maduración. El máximo desarrollo de éstas glándulas se produce durante el embarazo y especialmente en el período posterior al parto, durante la lactancia.
Las mamas están situadas en la parte anterior del tórax y pueden extenderse en medida variable por su cara lateral. Su forma varía según características personales, genéticas y en la misma mujer de acuerdo a la edad y paridad. La mayor parte de la masa de la mama está constituida por tejido glandular y adiposo. Durante el embarazo y la lactancia el tamaño de la mama aumenta debido al crecimiento del tejido glandular.
La base de la glándula mamaria se extiende, en la mayoría de los casos, desde la segunda hasta la sexta costilla, desde el borde externo del esternón hasta la línea axilar media. El área superexterna de cada glándula se extiende hacia la axila y se denomina “prolongación axilar”. La cara profunda de la mama es ligeramente cóncava y se encuentra en relación con el músculo pectoral mayor, el serrato anterior y la parte superior del oblicuo externo del abdomen. La mama está separada de estos músculos por la aponeurosis profunda . Entre ambas hay un tejido areolar laxo denominado espacio retromamario, éste permite que la mama tenga cierta movilidad sobre la aponeurosis profunda que cubre al plano muscular.
|
Figura 1. Anatomía de la mama |
 |
La cara superficial de la mama está cubierta por piel. Aproximadamente en el centro de esta cara se encuentra el pezón que está en relación al cuarto espacio intercostal en la nulípara. La base del pezón está rodeada por una zona de piel hiperpigmentada, de 2.5 cm. denominada areola. El pezón contiene numerosas fibras musculares lisas, en su mayoría de tipo circular, las que se contraen al estimularlo mecánicamente, originando la erección del pezón. La areola posee numerosas glándulas sebáceas, entre ellas es posible reconocer algunas que durante el embarazo y la lactancia determinan levantamientos de la piel de la areola, denominadas glándulas de Montgomery, éstas contiene estructuras histológicas similares a la parte glandular d la mama y producen una secreción grasa que lubrica el pezón y la areola. Bajo la areola se ubican las dilataciones de los conductos galactóforos llamadas senos lactíferos, que acumulan leche y el niño debe exprimir al mamar.
|
Figura 2. Anatomía de la mama |
 |
LA GLANDULA MAMARIA
Posted in Patología Mamaria on febrero 19, 2011| 7 Comments »
La glándula mamaria es de origen ectodérmico y constituye la característica fundamental de los mamíferos, quienes alimentan a sus crías con el producto de su secreción, la leche.  En casi todos los mamíferos la vida del recién nacido depende de la capacidad de su madre para amamantarlo, por lo tanto, una lactancia adecuada es esencial para completar el proceso de la reproducción y la supervivencia de la especie. En general la leche de una especie no permite asegurar la supervivencia de las crías de otra especie.
En casi todos los mamíferos la vida del recién nacido depende de la capacidad de su madre para amamantarlo, por lo tanto, una lactancia adecuada es esencial para completar el proceso de la reproducción y la supervivencia de la especie. En general la leche de una especie no permite asegurar la supervivencia de las crías de otra especie.
En la mujer, la glándula mamaria se encuentra en la estructura anatómica denominada mama. La histología de la glándula mamaria es prácticamente la misma en todas las especies: un parénquima glandular, compuesto de alveolos y ductos, y un estroma de soporte. Cada célula alveolar se comporta como una unidad de secreción, produciendo leche completa, sintetizando y transportando desde el plasma sanguíneo las proteínas, grasas, hidratos de carbono, sales minerales, anticuerpos y el agua, que son los principales constituyentes de la leche. El proceso de síntesis y de secreción es similar en todas las especies. La composición química de la leche y la disposición anatómica del sistema de almacenamiento de la leche en la glándula mamaria varía en las diversas especies.
GALACTORREA
Posted in Patología Mamaria on febrero 14, 2011| Leave a Comment »
Aunque es frecuente poder exprimir pequeñas cantidades de fluido de las mamas de mujeres que han parido, la secreción mamaria es siempre anormal en las nulíparas y requiere  una evaluación. La salida espontánea de leche es motivo de especial preocupación. Cuando la secreción es lechosa o blanca puede asumirse que contiene elementos lácteos, las secreciones marrones o verdes rara vez contienen componentes normales de la leche. La secreción hemorrágica sugiere malignidad. Aunque se precisa aumento de secreción de prolactina para iniciar la producción láctea, no es imprescindible que persista la elevación en la galactorrea prolongada.
una evaluación. La salida espontánea de leche es motivo de especial preocupación. Cuando la secreción es lechosa o blanca puede asumirse que contiene elementos lácteos, las secreciones marrones o verdes rara vez contienen componentes normales de la leche. La secreción hemorrágica sugiere malignidad. Aunque se precisa aumento de secreción de prolactina para iniciar la producción láctea, no es imprescindible que persista la elevación en la galactorrea prolongada.
La galactorrea es generalmente el resultado de un fallo de la inhibición hipotalámica fisiológica de la secreción de prolactina (sarcoidosis, craneofaringioma, pinealoma, encefalitis, meningitis, tumores hipotalámicos) o de secreción autónoma de prolactina (adenomas hipofisarios, hipotiroidismo). Del mismo modo, los fármacos (agentes psicotropos, metoclopramida, metildopa, reserpina, antieméticos) pueden facilitar la liberación de prolactina.
 Una vez excluidas las causas medicamentosas y el hipotiroidismo, el estudio de la hiperprolactinemia es el de un tumor hipofisario. El tratamiento se dirige a eliminar la fuente del exceso de prolactina, por resección o supresión del tumor hipofisario, eliminación del fármaco desencadenante o corrección del hipotiroidismo. La bromocriptina puede hacer desaparecer la galactorrea incluso en los casos en que los niveles plasmáticos de prolactina son normales.
Una vez excluidas las causas medicamentosas y el hipotiroidismo, el estudio de la hiperprolactinemia es el de un tumor hipofisario. El tratamiento se dirige a eliminar la fuente del exceso de prolactina, por resección o supresión del tumor hipofisario, eliminación del fármaco desencadenante o corrección del hipotiroidismo. La bromocriptina puede hacer desaparecer la galactorrea incluso en los casos en que los niveles plasmáticos de prolactina son normales.
La lactación normal puede suprimirse por la administración de estrógenos o dietilestilbestrol, que inhiben la producción de leche a nivel mamario, o con bromocriptina, que inhibe la secreción hipofisaria de prolactina.
Tipos de parto pretérmino
Posted in Parto Pretérmino on enero 8, 2011| Leave a Comment »
 En un tercio de los partos pretérmino el parto es consecuencia de indicaciones médicas, principalmente preeclampsia y crecimiento fetal restringido, y en dos tercios es espontáneo, debido al inicio prematuro del parto o a la rotura prematura y pre-parto de las membranas.
En un tercio de los partos pretérmino el parto es consecuencia de indicaciones médicas, principalmente preeclampsia y crecimiento fetal restringido, y en dos tercios es espontáneo, debido al inicio prematuro del parto o a la rotura prematura y pre-parto de las membranas.
Todos los partos anteriores a las 37 semanas son definidos como pretérmino, y éstos, según la edad gestacional, se subdividen en:
- Extremo (<28 semanas), que ocurre en aproximadamente un 0,25% de las gestaciones.
- Severo (28-30 semanas), que ocurre en aproximadamente un 0,25% de las gestaciones.
- Moderado (31-33 semanas), que ocurre en aproximadamente un 0,6% de las gestaciones.
- Leve (34-36 semanas), que ocurre en aproximadamente un 3,0% de las gestaciones.
El riesgo de muerte fetal y minusvalía se debe sobre todo al aumente de los subgrupos extremo, severo y moderado. La prevalencia media del parto pretérmino espontáneo antes de las 34 semanas es de aproximadamente 1%. (FMF)
Parto Pretérmino: Causas.
Posted in Parto Pretérmino on noviembre 21, 2010| 2 Comments »
Alrededor de la mitad de los casos se asocia con alguna causa reconocible; en la otra mitad aparece en forma espontánea (causa idiopática, desconocida):
a) Factores maternos:
- Factores socioeconómicos: pobreza, malnutrición
- Gestante adolescente – Gestante añosa.
- Periodo internatal corto (menor de 2 años)- falta de Control prenatal.
- Peso materno inferior a 40 kg.
- Hábitos nocivos; tabaco, alcohol, drogas.
- Enfermedades intercurrentes: anemia, Enfermedad Hipertensiva del Embarazo, diabetes mellitus, infecciones urinarias, Infección intrauterina TORCH, cardiopatía, nefropatía, etc.
- Trabajo extenuante, inestabilidad emocional, estrés (discutible).
- Antecedentes obstétricos: PPT previo, aborto previo, tumor o malformación uterina, incompetencia e insuficiencia del Orificio Cervical Interno (OCI), etc.
b) Factores fetales: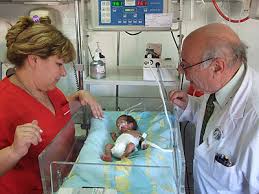
- Gestación múltiple.
- Malformaciones congénitas.
- Eritroblastosis fetal (Isoinmunización)
- Infecciones fetales
- Errores metabólicos.
c) Factores ovulares:
- Placenta previa
- Desprendimiento Prematuro de Placenta
- Ruptura Prematura de Membranas
- Polihidramnios
- Corioamnionitis
- Distocias del cordón umbilical
Parto Pretérmino. Definiciones.
Posted in Parto Pretérmino on noviembre 20, 2010| Leave a Comment »
 Se denomina PARTO PRETERMINO (PPT) o PREMATURO al que ocurre desde las 28 semanas antes de las 37 semanas degestacion (menos de 259 días).
Se denomina PARTO PRETERMINO (PPT) o PREMATURO al que ocurre desde las 28 semanas antes de las 37 semanas degestacion (menos de 259 días).
Existe AMENAZA DE PPT cuando, entre las 28 – 37 semanas, aparecen contracciones uterinas progresivas en intensidad, duración y frecuencia, lo cual va acompañado de modificaciones en el cuello uterino (borramiento, dilatación).
 El término PARTO INMADURO se reserva para el parto que ocurre desde las 20 semanas hasta antes de las 28 semanas, mientras que el término ABORTO se aplica a la interrupción del embarazo que ocurre antes de las 20 semanas.
El término PARTO INMADURO se reserva para el parto que ocurre desde las 20 semanas hasta antes de las 28 semanas, mientras que el término ABORTO se aplica a la interrupción del embarazo que ocurre antes de las 20 semanas.
Parte pretérmino en el mundo. Continúa en aumento por causas desconocidas.
Posted in Parto Pretérmino on agosto 17, 2010| Leave a Comment »
 Durante gran parte del siglo 20 , el nacimiento prematuro , definido como nacimiento antes de las 37 semanas completas de gestación , fue visto como un hecho imprevisible e inevitable de la vida, los esfuerzos médicos se concentraron en el mejoramiento de las consecuencias de la prematuridad en lugar de prevenir su ocurrencia. Este planteamiento dio lugar a mejores resultados neonatales , pero sigue siendo costoso en términos tanto de los sufrimientos de los niños y sus familias y la carga económica de la sociedad. La prevención es lo que se necesita , y la investigación actual está dirigida hacia el logro de este objetivo.
Durante gran parte del siglo 20 , el nacimiento prematuro , definido como nacimiento antes de las 37 semanas completas de gestación , fue visto como un hecho imprevisible e inevitable de la vida, los esfuerzos médicos se concentraron en el mejoramiento de las consecuencias de la prematuridad en lugar de prevenir su ocurrencia. Este planteamiento dio lugar a mejores resultados neonatales , pero sigue siendo costoso en términos tanto de los sufrimientos de los niños y sus familias y la carga económica de la sociedad. La prevención es lo que se necesita , y la investigación actual está dirigida hacia el logro de este objetivo.
Otro problema es que La tasa mundial de nacimientos prematuros ha sido siempre ascendente. En 2006 , los nacimientos prematuros constituían el 12,8% de nacidos vivos en los Estados Unidos, un aumento del 20 % desde 1990. De acuerdo con estimaciones de la Organización Mundial de la Salud , entre los 130 millones de niños que nacen cada año en el mundo , 8 millones mueren antes de alcanzar su primer cumpleaños. En los Estados Unidos , del 17 al 34% de estas muertes infantiles son atribuibles a la prematuridad , y sólo la mitad los casos de prematuridad resultado de causas identificables.

 Muchos factores maternos se han asociado con un mayor riesgo de parto prematuro espontáneo, como el tabaquismo, el consumo de alcohol , bajo índice de masa corporal materna , edad materna avanzada , y un intervalo corto entre embarazos. Pese a los esfuerzos para hacer frente a estos factores de riesgo , índices de nacimientos prematuros han aumentado. Por otra parte, las intervenciones más comunes recomendadas para prevenir o tratar el parto prematuro , como el reposo en cama , tocolíticos o tratamiento con antibióticos y cerclaje cervical, han demostrado ser de poco o ningún beneficio. Recientemente, el suplemento de progesterona para las mujeres con un parto prematuro previo o un cuello uterino corto ha demostrado ser prometedor de la eficacia y el fondo continuo de investigación en estudios de gran tamaño. Incluso si resulta eficaz para estas poblaciones específicas de riesgo, el tratamiento con progesterona evitaría que sólo una pequeña proporción de los nacimientos prematuros.
Muchos factores maternos se han asociado con un mayor riesgo de parto prematuro espontáneo, como el tabaquismo, el consumo de alcohol , bajo índice de masa corporal materna , edad materna avanzada , y un intervalo corto entre embarazos. Pese a los esfuerzos para hacer frente a estos factores de riesgo , índices de nacimientos prematuros han aumentado. Por otra parte, las intervenciones más comunes recomendadas para prevenir o tratar el parto prematuro , como el reposo en cama , tocolíticos o tratamiento con antibióticos y cerclaje cervical, han demostrado ser de poco o ningún beneficio. Recientemente, el suplemento de progesterona para las mujeres con un parto prematuro previo o un cuello uterino corto ha demostrado ser prometedor de la eficacia y el fondo continuo de investigación en estudios de gran tamaño. Incluso si resulta eficaz para estas poblaciones específicas de riesgo, el tratamiento con progesterona evitaría que sólo una pequeña proporción de los nacimientos prematuros.
Predicción del Parto Prematuro y la medición de la Longitud del Cérvix
Posted in Parto Pretérmino on marzo 14, 2010| Leave a Comment »
La medición de la longitud del cérvix en gestantes asintomáticas entre las semanas 20 a 24 de manera sistemática nos permite identificar a aquellas con alto riesgo de parto pretérmino. Ayuda a determinar pacientes con insuficiencia cervical que terminaran con un parto antes del término.
Si la longitud del cérvix es menor de 25mm («cervix corto») el riesgo de parto antes de la semana 35 y en los siguientes siete dias es muy alto y solo se puede evitar a lo mucho el 40% de ellos con tratamientos a base de progesterona.
En conclusión, se debe realizar la medida de longitud de cérvix en todas las gestantes entre la semana 20-22, (más aún si hay antecedentes o factores de riesgo de parto pretérmino) ello predecirá que mujeres van a tener un Parto Prematuro.
Predicción del Parto Pretérmino
Posted in Parto Pretérmino on marzo 14, 2010| Leave a Comment »
Se puede realizar mediante dos métodos:
1. Fibronectina fetal (difícil realizarlo en nuestro medio)
2. Medición de longitud de cuello uterino (con ecografía transvaginal)
![gr11-midi[1]](https://diazrisco.wordpress.com/wp-content/uploads/2010/03/gr11-midi1.jpg?w=500)
![jmn60117fa[1]](https://diazrisco.wordpress.com/wp-content/uploads/2010/03/jmn60117fa1.jpg?w=500)